Er bestaan een hoop verschillende soorten hiv-medicatie, en er worden nog steeds nieuwe hiv-remmers ontwikkeld. De huidige medicatie is effectief en veilig. Toch hebben sommige mensen last van bijwerkingen, een overstap naar andere medicatie kan dan een goed idee zijn.
In het kort:
- Deze soorten zijn in te delen in vijf klassen
- Als iemand niet therapietrouw is kan hiv resistent worden
- Meld je bijwerkingen altijd bij je arts én op www.lareb.nl, zo help je mee om de hiv-zorg beter te maken.
- Ervaringen met een medicijn kun je delen op www.meldpuntmedicijnen.nl
- Generieke middelen zijn kopieën van een geneesmiddel waarvan het patent is verlopen
- Hiv-medicatie kan interactie hebben met andere medicatie, supplementen of kruiden
- Hiv-medicatie kan ook gebruikt worden om hiv te voorkómen
Genoeg keuze
Er zijn diverse klassen en combinaties van hiv-remmers beschikbaar. Zo is er voor iedereen geschikte medicatie. Soms is het even zoeken naar welke medicatie het best past, en is een overstap nodig. Bespreek het met je arts of verpleegkundige als je wil overstappen, zodat je de juiste medicatie kan vinden. De hiv-remmers zorgen ervoor dat het virus onderdrukt blijft, zo kun je hiv niet overdragen.
Soorten hiv-remmers in Nederland
Voor elke hiv-remmer bestaan meerdere namen. Een middel heeft een stofnaam die geschreven wordt met een kleine letter, en valt in een klasse. Naast de naam van de klasse en de naam van de stof heeft het middel ook een merknaam die met een hoofdletter wordt geschreven: bijvoorbeeld ‘Stocrin’. De merknaam kan van land tot land verschillen, zo wordt 'Stocrin' in sommige landen 'Sustiva' genoemd. De werkzame stof in Stocrin is efavirenz, en de klasse is een niet-nucleoside reverse transcriptaseremmers (een NNRTI).
Als het middel nog in onderzoek is dan heeft het middel vaak alleen een codenaam. De codenaam wordt tijdens het onderzoek veranderd in een stofnaam en krijgt later ook een merknaam. Medicijnen mogen in Nederland alleen in de handel komen als hiervoor een vergunning is verleend door het College ter Beoordeling van Geneesmiddelen (CBG). Meer over onderzoek naar nieuwe hiv-remmers lees je hier. Nieuwe middelen verschijnen ook in een update op de medische blog.
Deze hiv-medicatie is beschikbaar in Nederland
- Één-pil-regimes (één pil per dag)
- Atripla* (emtricitabine + efavirenz + tenofovirdisoproxil), vergunning sinds 2007
- Eviplera (emtricitabine + rilpivirine + tenofovirdisoproxil), vergunning sinds 2011
- Stribild (elvitegravir + emtricitabine + tenofovirdisoproxil + booster cobicistat), vergunning sinds 2013
- Triumeq (abacavir + dolutegravir + lamivudine), vergunning sinds 2014
- Genvoya (elvitegravir + emtricitabine + tenofoviralafenamide + booster cobicistat), vergunning sinds 2015
- Odefsey (emtricitabine + rilpivirine + tenofoviralafenamide), vergunning sinds 2016
- Symtuza (darunavir + emtricitabine + tenofoviralafenamide + booster cobicistat), vergunning sinds 2017
- Juluca (dolutegravir + rilpivirine), vergunning sinds 2018
- Biktarvy (bictegravir + emtricitabine + tenofoviralafenamide), vergunning sinds 2018
- Delstrigo (doravirine + lamivudine + tenofovirdisoproxil), vergunning sinds 2018
- Dovato (dolutegravir + lamivudine), vergunning sinds 2019
- Langwerkende injecties (gecombineerd, elke 8 weken)
- Vocabria (cabotegravir-injectie), vergunning sinds 2020
- Rekambys (rilpivirine-injectie), vergunning sinds 2020
- Vaste-dosis-combinaties (twee NRTIs, als ‘backbone’ te gebruiken)
- Combivir* (lamivudine + zidovudine), vergunning sinds 1998
- Kivexa* (abacavir + lamivudine), vergunning sinds 2004
- Truvada* (emtricitabine + tenofovir disoproxil), vergunning sinds 2005
- Descovy (emtricitabine + tenofovir alafenamide), vergunning sinds 2016
- Nucleoside/nucleotide reverse transcriptaseremmer (NRTI)
- Epivir* (lamivudine), vergunning sinds 1996
- Ziagen* (abacavir), vergunning sinds 1999
- Viread* (tenofovir disoproxil), vergunning sinds 2001
- Emtriva (emtricitabine), vergunning sinds 2003
- Vemlidy (tenofovir alafenamide), vergunning sinds 2017
- Integraseremmer (INI)
- Isentress (raltegravir), vergunning sinds 2007
- Tivicay (dolutegravir), vergunning sinds 2014
- Vocabria (cabotegravir), vergunning sinds 2020
- Niet-nucleoside/nucleotide reverse transcriptaseremmer (NNRTI)
- Viramune* (nevirapine), vergunning sinds 1998
- Stocrin* (efavirenz), vergunning sinds 1999
- Intelence (etravirine), vergunning sinds 2008
- Edurant (rilpivirine), vergunning sinds 2011
- Pifeltro (doravirine), vergunning sinds 2018
- Proteaseremmer (PI)
- Kaletra* (lopinavir + booster ritonavir), vergunning sinds 2001
- Reyataz* (atazanavir), vergunning sinds 2004
- Prezista* (darunavir), vergunning sinds 2007
- Rezolsta (darunavir + booster cobicistat), vergunning sinds 2014
- Evotaz (atazanavir + booster cobicistat), vergunning sinds 2015
- Entreeremmer
- Fuzeon (enfuvirtide), vergunning sinds 2003
- Celsentri (maraviroc), vergunning sinds 2007
- Trogarzo (ibalizumab), vergunning sinds 2019
- Rukobia (fostemsavir), vergunning sinds 2021
- Booster
- Norvir* (ritonavir), vergunning sinds 1996
- Tybost (cobicistat), vergunning sinds 2013
* generiek beschikbaar
Één pil per dag
Een aantal veel gebruikte combinaties van hiv-remmers is nu beschikbaar in een zogenaamd 'combinatiepreparaat': meerdere werkzame stoffen samengebracht in één pil. In 2006 kwam voor het eerst een pil op de markt waarin drie werkzame stoffen werden gecombineerd en dit de volledige behandeling in één vormde: het één-pil-regime. Sinds 2019 zijn er elf van dit soort één-pil-regimes beschikbaar, wat betekent dat een groot deel van de mensen met hiv slechts één pil per dag hoeft in te nemen.
Generieke hiv-remmers
De pillen waar een * achter staat zijn generiek beschikbaar. Een generiek middel is een kopie van een merkmedicijn. In een generiek middel zitten dezelfde werkzame stoffen, in dezelfde hoeveelheden, en de werking van een generiek medicijn is dus hetzelfde als die van het merkmedicijn. Het uiterlijk verschilt wel. Een generiek middel is vaak veel goedkoper dan het merkmedicijn, en mag gemaakt worden als het patent van het merkmedicijn verlopen is. De bijwerking kunnen heel soms verschillen. Dit kan bijvoorbeeld komen doordat er een andere vulstof gebruikt wordt.
Meer informatie over generieke middelen lees je in plus> #7.
Wat kost hiv-medicatie?
Hiv-remmers zijn relatief dure geneesmiddelen, omdat het bijna altijd om een combinatie van minstens drie middelen gaat. Behandeling met hiv-medicatie kost gemiddeld een kleine € 1.000,- per maand. Omdat hiv-remmers bovendien relatief recent zijn ontwikkeld, rust op een groot deel ervan nog patent. Van een klein aantal middelen zijn inmiddels generieke (= niet meer gepatenteerde) varianten op de markt, waardoor de prijs van deze middelen is gedaald. De zorgverzekeraars in Nederland vergoeden de kosten voor alle officieel geregistreerde combinatietherapieën.
Hoe werken hiv-remmers?
Hiv-medicatie remt het hiv-virus bij een aantal stappen. De meest gebruikte combinaties remmen het virus op twee verschillende punten. Dit is meestal door het enzym (eiwit) reverse transcriptase te remmen, plus een extra stap. Dit kan zijn het remmen van de enzymen protease en integrase. Door het remmen van deze enzymen kan er geen nieuw hiv-RNA gevormd worden, bijvoorbeeld doordat de viruseiwitten niet meer geknipt kunnen worden. Andere hiv-remmers zorgen dat hiv de cel niet binnen kan komen, en zo geen (nieuwe) cellen kan infecteren.
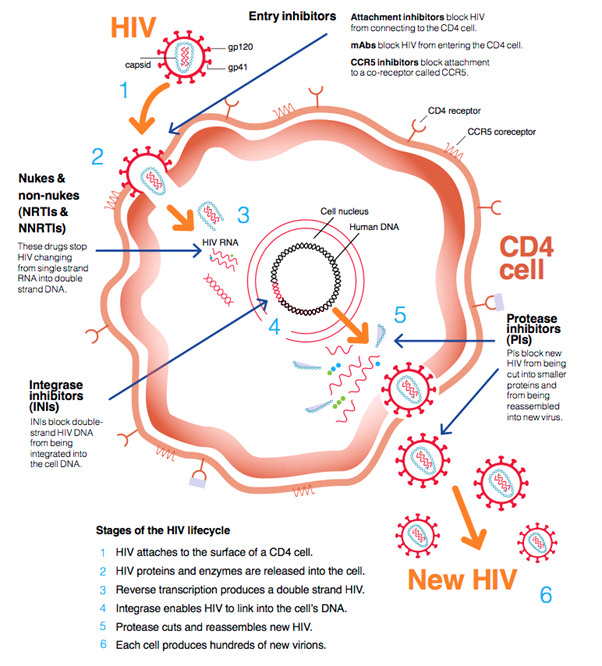
Bron: HIV i-Base
NRTI
NRTI staat voor nucleoside/nucleotide reverse transcriptaseremmer. Het enzym reverse transcriptase is uniek voor retrovirussen zoals hiv. Als het virus genetisch materiaal in de cel verspreid heeft, zet reverse transcriptase het virale RNA om in DNA. Dit DNA wordt gebruikt om nieuwe virusdeeltjes te maken. Reverse transcriptase remmers zorgen ervoor dat er geen nieuwe virusdeeltjes gemaakt kunnen worden. Het is gebruikelijk om een combinatietherapie op te stellen van twee verschillende nucleoside reverse transcriptase remmer (NRTI) aangevuld met een non-nucleoside reverse transcriptase remmer (NNRTI), protease remmer (PI), of integrase remmer (INI).
Viral load = effectiviteit
Men bepaalt de effectiviteit van hiv-medicatie door het meten van de viral load. De viral load geeft het getal weer van het aantal hiv-deeltjes per milliliter bloed. Binnen enkele maanden na de start van de combinatietherapie moet de viral load onder de meetgrens (= 50 kopieën/mL) zijn (onmeetbaar), en dat ook blijven. Dit noemt men een ondetecteerbare viral load.
Als de viral load in een later stadium alsnog detecteerbaar wordt, dan is dat een indicatie dat de gebruikte therapie niet (meer) goed werkt doordat resistentie is opgetreden. Dan werkt het medicijn blijkbaar niet meer afdoende. In dat geval moet men op zoek naar een andere combinatie, waarbij deze resistentie geen rol speelt.
Het checken van het aantal CD4-cellen wordt steeds minder belangrijk, en het aantal CD4-cellen wordt niet meer bij iedereen twee keer per jaar gemeten. Dit was vroeger heel belangrijk, toen de viral load nog niet gemeten kan worden. Tegenwoordig weten we dat het aantal CD4-cellen ook niet alles over iemands gezondheid zegt. Er zijn mensen met weinig CD4-cellen, die toch heel gezond zijn. Het meten van de viral load zegt meer over de status van de hiv-infectie.
Bijwerkingen en overstappen
Soms is het een goed idee om over te stappen naar andere hiv-medicatie, bijvoorbeeld als je last van bijwerkingen hebt. Je vindt hier meer informatie over overstappen van hiv-medicatie. Hier lees je meer over bijwerkingen.
Resistentie en therapietrouw
Een heel klein deel van de mensen met hiv heeft een virus dat resistent is voor één of meerdere soorten hiv-medicatie. Dit kan veroorzaakt worden doordat iemand niet goed medicatie slikt, dan is iemand niet therapietrouw. Hier lees je meer over therapietrouw. Het komt hiernaast ook heel soms voor dat iemand geïnfecteerd wordt met een virus dat al resistent is. Als je een resistent virus hebt, zal je arts dit met je bespreken.
Bloedspiegel
Door therapietrouw te zijn kun je het ontstaan van resistent virus voorkomen. Door therapietrouw blijft de bloedspiegel (de hoeveelheid hiv-remmers in je bloed) constant hoog genoeg. Daarom moet je de hiv-remmers op tijd en in de voorgeschreven doseringen innemen. Als de bloedspiegel te laag wordt omdat iemand zijn of haar hiv-pillen niet goed slikt, kan hiv zich aanpassen aan de medicatie en kan het virus resistent worden. Een bloedspiegelbepaling kan hierover informatie geven. De bloedspiegel is een maat voor de hoeveelheid hiv-remmer in het bloed. De bloedspiegel mag niet onder of boven een bepaalde waarde komen. Bij een te lage bloedspiegel is de kans groot dat het medicijn je hiv onvoldoende remt. Bij een te hoge bloedspiegel is de kans op bijwerkingen is groter.
Interacties
Tussen hiv-remmers en andere medicatie kunnen interacties (wisselwerkingen) bestaan. Dat kan gevolgen hebben voor de werkzaamheid en bijwerkingen van de medicatie.
Interactie betekent, dat het ene middel de werking van het andere middel verhoogt of juist verlaagt. Als hiv-remmer A de hoeveelheid van middel B in het bloed verlaagt, dan zal middel B minder effectief zijn. Als A juist de werking van B verhoogt, dan kunnen de bijwerkingen van B ernstiger worden.
Er kunnen interacties bestaan tussen:
- Hiv-remmers onderling
- Hiv-remmers en andere medicatie, waaronder middelen die je zonder recept kunt krijgen
- Hiv-remmers en alternatieve middelen
- Hiv-remmers en de anticonceptiepil
- Hiv-remmers en drugs, waaronder XTC, speed, amfetamines, methadon en opiaten
Het effect van de interactie kan twee kanten opgaan:
- De hiv-remmer beïnvloedt het effect of de bijwerkingen van het andere middel.
- Het andere middel beïnvloedt het effect of de bijwerkingen van de hiv-remmer.
Enkele voorbeelden van interacties:
- Ritonavir versterkt het effect van XTC zo sterk, dat enkele mensen zijn overleden aan een overdosis XTC, terwijl ze slechts een gewone dosis XTC hadden gebruikt.
- Een aantal hiv-remmers vermindert het effect van methadon.
- Sint-Janskruid vermindert het effect van een groot aantal hiv-remmers.
- Veel hiv-remmers vergroten de bijwerkingen van een aantal slaapmiddelen en middelen tegen angst.
- Er lijken geen interacties te bestaan tussen cannabis en hiv-remmers.
- Tussen alcohol en abacavir is een interactie. Alcohol verhoogt de werking van abacavir. Bij matig alcoholgebruik is deze interactie niet ernstig.
Om ongewenste interacties te vermijden, is het van belang om de hiv-behandelaar te melden welke medicatie je naast de hiv-remmers gebruikt. Als je drugs (bijvoorbeeld XTC of opiaten) of methadon gebruikt, is het ook belangrijk dat de hiv-behandelaar dat weet. Als je met nieuwe medicijnen begint, kun je de apotheker of voorschrijvende arts vragen om na te kijken of er interacties zijn met jouw hiv-medicatie.
Preventieve werking van hiv-remmers
Een aspect van hiv-remmers dat steeds meer aandacht krijgt is het concept van behandeling als preventie. Al sinds de ontdekking van werkzame hiv-medicijnen vermoeden onderzoekers dat de behandeling van mensen met hiv door onderdrukking van het virus ook de mate waarin zij het virus kunnen overdragen sterk zou verminderen. Ook werd ontdekt dat hiv-remmers gebruikt kunnen worden om te voorkomen dat iemand geïnfecteerd raakt.
n=n / TasP
TasP staat voor ‘treatment as prevention’. Dit betekent ‘behandeling als preventie’. In 2008 stelden Zwitserse experts dat mensen met hiv die zich succesvol laten behandelen, waarvan de partner geen hiv heeft, onder bepaalde voorwaarden het condoom kunnen weglaten. Sindsdien is er aanvullend onderzoek op dit gebied verricht, zoals de HPTN-052 studie, de PARTNER1 studie (2016 - Engelstalig), de Opposites Attract (2018 - Engelstalig) en de PARTNER2 studie (2019 - Engelstalig).
We weten nu dat mensen met hiv die een onderdrukt virus hebben hiv niet over kunnen dragen via seks. Dit noemen we ook wel ‘niet meetbaar = niet overdraagbaar’. Het behandelen van mensen met hiv voorkomt dus overdracht. En dat is niet alleen in het belang van degene met hiv zelf, maar ook een belangrijk middel in het bestrijden van de epidemie en stigma. Daarom heeft de Hiv Vereniging de campagne n=n opgezet met de boodschap: ‘niet meetbaar = niet overdraagbaar’ – als het virus niet meetbaar is, draag je hiv niet over.
Post-treatment control
Als je hiv krijgt, vermenigvuldigt het virus zich snel in het lichaam en wordt het virale reservoir steeds groter. Uit verschillende onderzoeken is gebleken dat hoe sneller iemand in de periode na infectie start met hiv-remmers, hoe kleiner het reservoir blijft. Lees hier meer over het viral reservoir.
Sommige mensen met een klein viraal reservoir kunnen het virus na een tijdelijke behandeling met hiv-remmers zelf zonder hiv-remmers voor langere tijd onderdrukken. Dit wordt ‘post-treatment control’ genoemd. Waarschijnlijk hebben mensen die vroeg na infectie behandeld zijn meer kans op post-treatment control dan mensen die later behandeld zijn. Uiteindelijk stijgt de viral load altijd weer bij post-treatment controllers, maar dit verschilt per persoon en de vraag is altijd wanneer dit precies gebeurt.









